Младенческий акропустулез: причины возникновения и основные симптомы, способы лечения заболевания
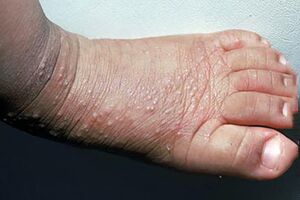
Хроническая дерматологическая патология, вызывающая пузырьково-гнойничковые высыпания на кистях и стопах у младенцев. К основным симптомам относят: зуд и кожную сыпь, проявляющуюся везикулами либо папулами, быстро переходящими в пустулы. Ребенок становится беспокойным и плохо спит. Наблюдается ухудшение аппетита. Для установления и подтверждения диагноза врач осматривает больного, изучает историю болезни, анализирует клинические проявления и выписывает направления на дополнительные обследования. В целях диагностики выполняют микроскопию соскоба кожи, анализ на грибковую флору, иногда – биопсию пораженного участка. Поскольку специфического лечения не существует, специалисты проводят симптоматическую терапию Н1-гистаминоблокаторами (клемастином, лоратадином), кортикостероидами в виде мазей или кремов (флуметазоном, бетаметазоном, флутиказоном). Одним из самых эффективных препаратов считают дапсон, однако он опасен для детей младше 12 месяцев, ведь может привести к гемолитической анемии и метгемоглобинемии. Прогноз благоприятный. Недуг не представляет опасности для жизни.
Причины младенческого акропустулеза
Природа образования патологического процесса современной дерматологией до конца не исследована. Считается, что заболевание вызывается инфекционными агентами. В медицине известны случаи, когда болезнь возникала у нескольких длительно контактирующих детей. Существует теория, что младенческий акропустулез – это аллергическая реакция на чесоточного зудня. В большинстве случаев, болезнь развивается у пациентов, перенесших чесотку. Во время гистологического исследования определяется стерильность пустул, находящихся на эпидермисе и в подроговом слое. Патология не передается по наследству.
Симптомы младенческого акропустулеза
Заболевание имеет хронический характер и часто рецидивирует. Как правило, недуг дебютирует в раннем неонатальном возрасте – у детей младше 12 месяцев. В большинстве случаев первые симптомы появляются на втором-третьем месяце жизни и выражаются небольшими розовыми папулами либо везикулами на кожных покровах, за сутки прогрессирующими до пустул. Обычно, размер элементов не превышает 1 сантиметра. Кожные высыпания наблюдаются на тыльной поверхности стоп и кистей. У некоторых пациентов сыпь обнаруживают на лице, туловище, ягодицах, плечах, бедрах, волосистой части головы. Также патология проявляется интенсивными зудящими ощущениями в зоне очагов поражения. Ребенок становится беспокойным, плохо спит и имеет сниженный аппетит. Обострение может продолжаться от 5 до 20 дней. Чаще всего высыпания исчезают уже через неделю. Ремиссия длится от 14 до 45 дней. Каждый следующий рецидив имеет менее выраженную клиническую картину. Примерно в трехлетнем возрасте спонтанно наступает стойкая ремиссия.
Диагностика младенческого акропустулеза
В диагностике недуга могут принимать участие специалисты педиатрического, дерматологического и неонатологического профилей. Для установления и подтверждения диагноза врач осматривает больного, изучает историю болезни, анализирует клинические проявления и выписывает направления на дополнительные обследования. Как правило, выполняют микроскопию соскоба кожи, анализ на грибковую флору, иногда – биопсию пораженного участка. Заболевание отличают от герпетической инфекции, везикулопустулеза, транзиторного меланоза, потницы, токсической эритемы, неонатальных угрей, субкорнеального пустулезного дерматита, пустулезного псориаза, чесотки и дисгидротической экземы.
Лечение младенческого акропустулеза
Специфическая терапия не разработана. Чтобы купировать кожный зуд, специалисты проводят симптоматическое лечение Н1-гистаминоблокаторами (клемастином, лоратадином), кортикостероидами в виде мазей или кремов (флуметазоном, бетаметазоном, флутиказоном). Одним из самых эффективных препаратов считают дапсон, однако он опасен для детей младше 12 месяцев, ведь может привести к гемолитической анемии и метгемоглобинемии.
Профилактика младенческого акропустулеза
Специфических превентивных мер не существует. Людям, страдающим от чесотки, нельзя контактировать с детьми младше 12 месяцев. Вероятный контакт с больными чесоткой является показанием для назначения профилактического приема эсдепалетрина либо бензилбензоата.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


